دررفتگی شانه
هالوکس والگوس
سپتامبر 24, 2025
فیزیوتراپی سالمندان
سپتامبر 30, 2025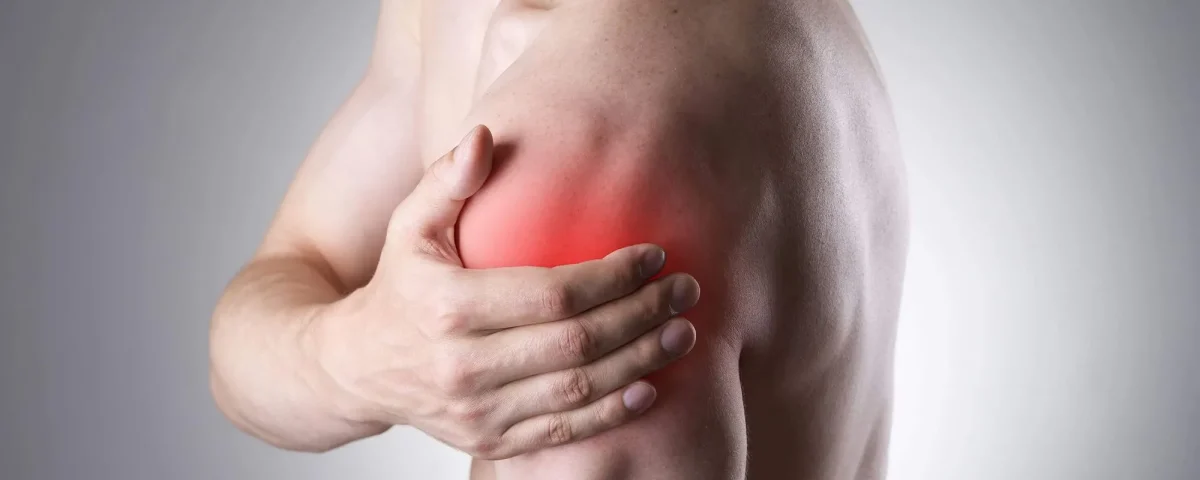
دررفتگی شانه
دررفتگی شانه یکی از شایعترین آسیبهای مفصلی است که معمولاً در اثر ضربه شدید یا حرکت غیرطبیعی بازو رخ میدهد. در این وضعیت، استخوان بازو (هومروس) از حفره مفصلی خود در استخوان کتف (گلنویید) خارج میشود و ارتباط طبیعی بین این دو استخوان از بین میرود. نتیجه، درد شدید، تورم و ناتوانی در حرکت دادن بازو است.
شانه متحرک ترین مفصل بدن انسان است، اما همین ویژگی باعث آسیب پذیری بیشتر آن میشود. دررفتگی شانه میتواند در اثر سقوط، تصادف، ورزش یا حتی انجام حرکات ناگهانی اتفاق بیفتد. گاهی این دررفتگیها به صورت کامل هستند (استخوان کاملاً از جای خود خارج میشود) و گاهی به شکل نیمهدررفتگی (Subluxation) رخ میدهند که در آن استخوان تا حدی از موقعیت طبیعی خود خارج شده ولی دوباره بازمیگردد.
دررفتگی شانه معمولاً با درد بسیار شدید، تغییر شکل ظاهری شانه و از دست رفتن توان حرکتی همراه است. در این شرایط، هرگونه تلاش برای حرکت دادن بازو میتواند وضعیت را بدتر کند، بهویژه اگر به اعصاب یا عروق اطراف مفصل آسیب رسیده باشد. بنابراین، اقدام سریع و مراجعه به پزشک برای جا انداختن شانه و جلوگیری از آسیبهای بیشتر ضروری است.
تفاوت بین دررفتگی کامل و نیمه دررفتگی شانه
دررفتگی کامل زمانی رخ میدهد که سر استخوان بازو کاملاً از حفره گلنویید خارج میشود. این وضعیت معمولاً باعث تغییر شکل واضح در ظاهر شانه میشود؛ بهطوریکه شانه صافتر به نظر میرسد و استخوان بازو کمی پایینتر از حد معمول قرار میگیرد.
در این حالت، فرد قادر به حرکت دادن بازو نیست و درد شدید تمام ناحیه شانه را دربر میگیرد.
اما در نیمهدررفتگی، استخوان بهصورت موقت از جای خود خارج شده و بلافاصله به محل اصلی برمیگردد. با اینکه ظاهر شانه ممکن است طبیعی باشد، اما احساس بیثباتی و درد مداوم وجود دارد. این نوع دررفتگی معمولاً در ورزشکاران یا افرادی که سابقه دررفتگی قبلی دارند، دیده میشود.
دررفتگی کامل نیاز به جا انداختن سریع توسط پزشک دارد، در حالی که نیمهدررفتگی اغلب با استراحت، فیزیوتراپی و تقویت عضلات اطراف شانه درمان میشود. با این حال، اگر نیمهدررفتگی تکرار شود، میتواند منجر به ناپایداری مزمن شانه گردد.
آناتومی شانه و علت آسیبپذیری آن
برای درک بهتر دررفتگی شانه، ابتدا باید ساختار مفصل آن را بشناسیم. شانه از سه استخوان اصلی تشکیل شده است:
- استخوان بازو (Humerus)
- استخوان کتف (Scapula)
- استخوان ترقوه (Clavicle)
این استخوانها در نقطهای به نام مفصل گلنوهومرال (Glenohumeral Joint) به هم متصل میشوند. این مفصل شبیه یک توپ و کاسه است؛ یعنی سر گرد استخوان بازو درون حفره کمعمق گلنویید قرار دارد. اگرچه این ساختار باعث میشود بازو بتواند در جهات مختلف حرکت کند، اما عمق کم حفره گلنویید سبب میشود که شانه ثبات کمتری داشته باشد و در برابر نیروهای شدید بهراحتی از جای خود خارج شود.
ثبات شانه بیشتر توسط عضلات روتاتور کاف (Rotator Cuff)، تاندونها و رباطها تأمین میشود. اگر این بافتها ضعیف یا آسیبدیده باشند، خطر دررفتگی افزایش پیدا میکند. به همین دلیل، افرادی که عضلات شانه ضعیفی دارند یا سابقه آسیبهای قبلی در این ناحیه دارند، بیشتر در معرض دررفتگی هستند.
چرا مفصل شانه بیشتر از سایر مفاصل دچار دررفتگی میشود؟
مفصل شانه بیشترین دامنه حرکت را در میان تمام مفاصل بدن دارد. شما میتوانید بازوی خود را بچرخانید، بالا ببرید، یا به جلو و عقب حرکت دهید — اما همین آزادی حرکت، بهای خود را دارد.
برخلاف مفصل ران که درون حفرهای عمیق و محکم قرار دارد، مفصل شانه دارای یک حفره کمعمق است و برای حفظ پایداری خود به تاندونها، عضلات و رباطهای اطراف متکی است.
در صورتی که یکی از این عناصر تضعیف شود یا دچار پارگی گردد، مفصل شانه بهراحتی از جای خود خارج میشود.
بهویژه در ورزشهایی مانند فوتبال، بسکتبال، والیبال یا کشتی که حرکات ناگهانی بالای سر انجام میشوند، احتمال دررفتگی بسیار زیاد است.
همچنین افراد جوان و فعال معمولاً بیش از سالمندان در معرض این آسیب هستند، زیرا فعالیتهای فیزیکی شدیدتری انجام میدهند.
علتهای دررفتگی شانه
دررفتگی شانه معمولاً در نتیجه یک ضربه ناگهانی یا حرکت شدید و غیرطبیعی بازو اتفاق میافتد.
اما گاهی حتی بدون ضربه هم، در اثر ضعف عضلات یا ناپایداری مزمن، شانه از جای خود خارج میشود. در ادامه، رایجترین دلایل این آسیب را بررسی میکنیم.
ضربه مستقیم یا سقوط
یکی از اصلیترین علل دررفتگی شانه، سقوط روی بازوی کشیده یا شانه است. برای مثال، هنگام زمین خوردن در حین دویدن یا تصادف رانندگی، وزن بدن به بازوی باز منتقل میشود و سر استخوان بازو از حفره خود خارج میگردد. در ورزشهایی مانند اسکی، دوچرخهسواری، فوتبال یا بسکتبال نیز، برخورد مستقیم یا سقوط میتواند باعث دررفتگی شود. در این شرایط، معمولاً فرد بلافاصله درد شدید احساس میکند و نمیتواند بازوی خود را حرکت دهد. دررفتگی ناشی از ضربه اغلب از نوع قدامی (Anterior) است، یعنی استخوان بازو به سمت جلو از مفصل خارج میشود.
حرکات ناگهانی و شدید
حرکات ناگهانی، بهویژه در حالتی که بازو در موقعیت بالای سر قرار دارد، ممکن است باعث دررفتگی شود. برای مثال، پرتاب شدید توپ در بیسبال، کشیدن ناگهانی طناب یا بلند کردن جسم سنگین در زاویه نامناسب میتواند فشار بیش از حدی به مفصل وارد کند. این نوع دررفتگیها معمولاً در ورزشکاران حرفهای یا افرادی که حرکات تکراری با دست انجام میدهند، دیده میشود. در بسیاری از موارد، آسیب به تاندونها یا رباطهای اطراف مفصل نیز همراه است که روند درمان را پیچیدهتر میکند.
ضعف عضلات یا ناپایداری مزمن شانه
گاهی دررفتگی شانه نه بهدلیل ضربه، بلکه به علت ناپایداری مزمن مفصل رخ میدهد. در این حالت، عضلات و تاندونهای اطراف مفصل آنقدر ضعیف میشوند که حتی حرکات ساده میتواند باعث خارج شدن استخوان از حفره شود. این وضعیت معمولاً در افرادی دیده میشود که چند بار سابقه دررفتگی دارند. در چنین شرایطی، مفصل شانه به نوعی “شل” میشود و بیمار احساس میکند که شانهاش هر لحظه ممکن است از جا دربرود. درمان این وضعیت معمولاً نیازمند فیزیوتراپی تقویتی و در موارد شدید جراحی ترمیمی است.
انواع دررفتگی شانه
دررفتگی شانه بر اساس جهت خروج استخوان بازو از حفره مفصل به چند نوع تقسیم میشود. هر نوع دررفتگی ویژگیها، علائم و روش درمان متفاوتی دارد. شناخت نوع دررفتگی برای انتخاب بهترین درمان بسیار مهم است.
دررفتگی قدامی (Anterior Dislocation)
دررفتگی قدامی یا جلویی، شایعترین نوع دررفتگی شانه است و حدود ۹۰ تا ۹۵ درصد از موارد را شامل میشود. در این حالت، سر استخوان بازو از قسمت جلویی حفره گلنویید خارج میشود و در جلوی مفصل قرار میگیرد.
این نوع دررفتگی معمولاً زمانی رخ میدهد که بازو در حالت باز و چرخیده به بیرون قرار دارد؛ برای مثال هنگام پرتاب توپ یا زمین خوردن روی بازوی باز.
علائم دررفتگی قدامی عبارتاند از:
- درد شدید و فوری در ناحیه شانه
- تغییر شکل ظاهری شانه (شانه تخت و برجستگی جلویی استخوان)
- ناتوانی کامل در حرکت دادن بازو
- احساس بیحسی یا سوزش در بازو یا دست بهدلیل فشار بر عصب بازویی
در این شرایط، هرگونه تلاش برای جا انداختن خودسرانه شانه بسیار خطرناک است. باید سریعاً به پزشک یا اورژانس مراجعه شود تا شانه به روش ایمن جا انداخته شود. پس از جا انداختن، برای چند هفته باید از آتل یا اسلینگ مخصوص استفاده شود تا مفصل تثبیت گردد.
دررفتگی خلفی (Posterior Dislocation)
دررفتگی خلفی یا پشتی شانه کمتر شایع است و معمولاً در اثر ضربه مستقیم به جلوی شانه یا انقباض ناگهانی عضلات اتفاق میافتد. این نوع آسیب گاهی در افرادی که دچار صرع، برقگرفتگی یا تشنج شدهاند مشاهده میشود، زیرا انقباض شدید عضلات باعث خروج استخوان از پشت مفصل میشود.
علائم دررفتگی خلفی معمولاً خفیفتر هستند و در بسیاری از موارد با شکستگی یا کشیدگی عضله اشتباه گرفته میشوند. اما بررسی دقیق با رادیوگرافی نشان میدهد که سر استخوان بازو به سمت عقب حرکت کرده است.
درمان این نوع دررفتگی معمولاً شامل جا انداختن با تکنیکهای خاص و بیحرکت نگه داشتن شانه به مدت ۳ تا ۴ هفته است. سپس دوره فیزیوتراپی آغاز میشود تا قدرت عضلات و ثبات مفصل بازگردد.
دررفتگی تحتانی (Inferior Dislocation)
دررفتگی تحتانی یکی از نادرترین انواع دررفتگی شانه است. در این حالت، استخوان بازو به سمت پایین از حفره مفصل خارج میشود. علت اصلی آن معمولاً وارد شدن فشار عمودی شدید از بالا به بازوی کشیدهشده است — مثلاً زمانی که فرد چیزی را بالای سر نگه داشته و ضربه ناگهانی وارد میشود. در این نوع آسیب، بازو معمولاً در حالت بالا مانده و فرد قادر به پایین آوردن آن نیست. درد بسیار شدید است و هرگونه حرکت باعث بدتر شدن وضعیت میشود. دررفتگی تحتانی نیاز به جا انداختن فوری در بیمارستان و تصویربرداری پس از آن دارد تا از عدم وجود شکستگی اطمینان حاصل شود.
علائم و نشانههای دررفتگی شانه
دررفتگی شانه معمولاً با درد بسیار شدید و ناگهانی همراه است. بسته به نوع دررفتگی، ممکن است علائم متفاوتی وجود داشته باشد، اما نشانههای مشترک در همه موارد عبارتاند از:
درد شدید در ناحیه شانه و بازو
فرد بلافاصله پس از آسیب درد تیرکشندهای در شانه احساس میکند. این درد ممکن است به گردن یا پایین بازو نیز گسترش یابد.
معمولاً با کوچکترین حرکت، شدت درد افزایش مییابد و بیمار سعی میکند بازو را بیحرکت نگه دارد.
تغییر شکل ظاهری شانه
دررفتگی معمولاً باعث تغییر در شکل طبیعی شانه میشود. شانه از حالت گرد طبیعی خود خارج شده و صافتر یا فرو رفتهتر به نظر میرسد.
در نوع قدامی، برجستگی استخوان بازو در جلوی شانه قابل مشاهده است.
محدودیت شدید در حرکت بازو
بیمار قادر به بلند کردن یا چرخاندن بازو نیست. هرگونه تلاش برای حرکت، باعث تشدید درد میشود. در موارد شدید، بازو در یک وضعیت خاص (مثلاً بالا یا جلو) گیر میکند.
تورم، کبودی و التهاب
پس از چند ساعت، اطراف مفصل دچار ورم و کبودی میشود. این نشانهها معمولاً به دلیل پارگی عروق کوچک یا بافتهای نرم اطراف ایجاد میشوند.
بیحسی یا ضعف در بازو و انگشتان
در برخی موارد، دررفتگی باعث فشار بر اعصاب شانه (بهویژه عصب آگزیلاری) میشود که منجر به بیحسی، گزگز یا ضعف در بازو و دست میشود.
این وضعیت نیاز به بررسی فوری دارد تا از آسیب عصبی دائمی جلوگیری شود.
روشهای تشخیص
تشخیص این آسیب معمولاً با معاینه فیزیکی و تصویربرداری انجام میشود. پزشک ابتدا وضعیت ظاهری شانه، دامنه حرکتی و علائم عصبی را بررسی میکند. سپس برای تأیید نوع دررفتگی، از رادیوگرافی (X-Ray) استفاده میشود.
در برخی موارد خاص، بهویژه زمانی که احتمال آسیب به بافتهای نرم وجود دارد، ممکن است MRI یا CT اسکن نیز تجویز شود.
این تصاویر به پزشک کمک میکنند تا وجود پارگی رباطها، آسیب تاندونها یا شکستگیهای همراه را شناسایی کند.
تشخیص دقیق بسیار مهم است، زیرا نوع دررفتگی (قدامی، خلفی یا تحتانی) تعیینکننده روش جا انداختن و برنامه درمانی بعدی است.
درمان دررفتگی شانه
درمان به دو مرحله اصلی تقسیم میشود: جا انداختن مفصل و توانبخشی پس از آن. جا انداختن باید حتماً توسط پزشک یا فیزیوتراپیست مجرب در بیمارستان انجام شود، زیرا انجام اشتباه آن ممکن است به اعصاب، عروق یا استخوانها آسیب جدی وارد کند.
۱٫ جا انداختن (Reduction)
در این مرحله، پزشک با استفاده از تکنیکهای خاص، سر استخوان بازو را به داخل حفره گلنویید برمیگرداند. برای کاهش درد، معمولاً بیحسی موضعی یا داروی آرامبخش استفاده میشود.
پس از جا انداختن، پزشک مجدداً تصویربرداری میکند تا از قرارگیری صحیح مفصل مطمئن شود.
۲٫ بیحرکتسازی شانه
بعد از جا انداختن، بازو باید برای مدت ۲ تا ۴ هفته در آتل یا اسلینگ مخصوص ثابت نگه داشته شود تا بافتهای اطراف ترمیم شوند. مدت بیحرکتی بستگی به نوع آسیب و سن بیمار دارد. در افراد جوان، این زمان معمولاً کوتاهتر است تا از خشکی مفصل جلوگیری شود.
۳٫ فیزیوتراپی و تمرینات توانبخشی
پس از برداشتن آتل، دوره فیزیوتراپی آغاز میشود. هدف این مرحله، بازگرداندن قدرت، تعادل و دامنه حرکت مفصل شانه است. تمرینات شامل حرکات ملایم کششی در ابتدا و سپس تمرینات مقاومتی برای تقویت عضلات روتاتور کاف میشود. فیزیوتراپی کمک میکند تا از عود مجدد دررفتگی جلوگیری شود، زیرا عضلات قویتر اطراف مفصل، پایداری بیشتری به آن میدهند. در صورت عدم توانبخشی مناسب، احتمال دررفتگی مجدد (بهویژه در افراد زیر ۳۰ سال) بسیار بالا است.

